¿Qué son las cataratas infantiles?
Las cataratas infantiles son opacidades del cristalino que aparecen en niños, ya sea desde el nacimiento (catarata congénita) o en los primeros años de vida. El cristalino, normalmente transparente, es fundamental para enfocar las imágenes en la retina. Cuando pierde esta transparencia, se altera el desarrollo visual, especialmente en etapas tempranas.
A diferencia de las cataratas en adultos, que suelen desarrollarse con la edad, en los niños el riesgo es mayor porque su sistema visual aún está en formación. La detección precoz y el tratamiento oportuno son claves para evitar secuelas permanentes como la ambliopía (ojo vago).
Causas de las cataratas en niños
Las cataratas infantiles pueden tener diferentes orígenes. Aunque no siempre se identifica la causa exacta, en muchos casos hay antecedentes médicos o factores de riesgo conocidos.
Entre las principales causas se incluyen:
- Factores genéticos o hereditarios, responsables de aproximadamente un tercio de los casos.
- Infecciones intrauterinas como rubéola, toxoplasmosis o citomegalovirus.
- Enfermedades metabólicas, como galactosemia o hipoglucemia neonatal.
- Traumatismos oculares sufridos durante el parto o en los primeros años.
- Síndromes congénitos, como el síndrome de Down.
- Uso de medicamentos durante el embarazo, especialmente corticoides o ciertos antibióticos.
En algunos niños, la catarata aparece de forma aislada y no se relaciona con otros problemas de salud.
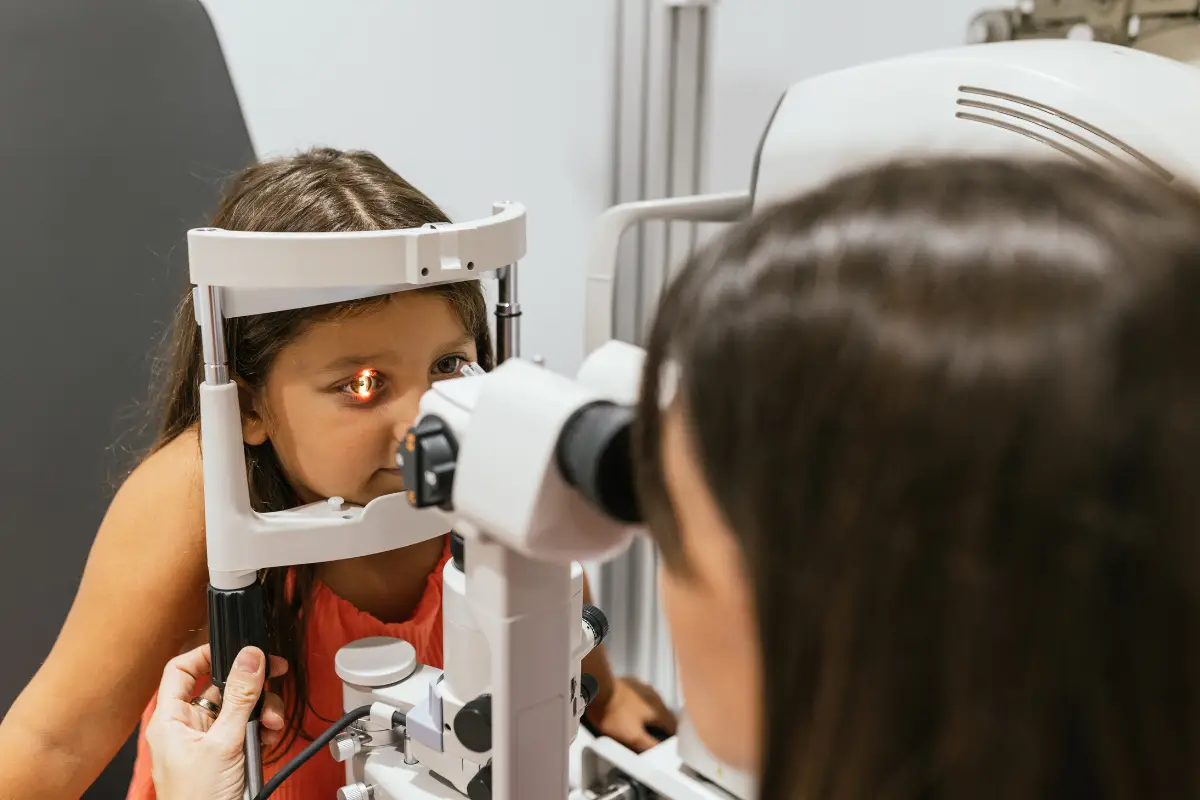
¿Cómo se detectan las cataratas infantiles?
La observación temprana es fundamental, ya que los bebés no pueden describir lo que ven. Los padres, cuidadores o pediatras suelen ser los primeros en notar señales que podrían indicar la presencia de una catarata.
Antes de enumerarlas, es importante remarcar que la atención al reflejo pupilar y al comportamiento visual del niño puede hacer una gran diferencia en el pronóstico.
- Leucocoria (reflejo blanco en la pupila), visible en fotos con flash.
- Nistagmo (movimientos involuntarios del ojo).
- Falta de fijación visual o seguimiento de objetos.
- Desviación ocular (estrabismo).
- Rechazo a la luz o signos de molestia visual.
- Retrasos en el desarrollo visual respecto a lo esperado para su edad.
Si se sospecha la presencia de catarata, el niño debe ser derivado de forma urgente a un oftalmólogo pediátrico para confirmar el diagnóstico.
Evaluación oftalmológica en la infancia
El diagnóstico de una catarata infantil requiere una valoración integral, especialmente si el niño es muy pequeño. El oftalmólogo utilizará técnicas adaptadas para evaluar la transparencia del cristalino y la función visual.
- Examen con oftalmoscopio, para comprobar si hay opacidad en el cristalino.
- Prueba del reflejo rojo, que permite descartar anomalías del eje visual.
- Exploración bajo dilatación pupilar, cuando el niño lo permite.
- Ecografía ocular, en casos donde no se logra ver el fondo de ojo.
- Valoración del desarrollo visual, comparado con la edad esperada.
Cuanto antes se confirme el diagnóstico, mejor será el abordaje terapéutico y el pronóstico funcional del ojo afectado.
Tratamientos disponibles para cataratas infantiles
El tratamiento dependerá de la edad del niño, el tipo de catarata y el grado de afectación visual. No todas las cataratas deben operarse, pero aquellas que afectan el eje visual deben tratarse sin demora para evitar una ambliopía irreversible.
Cirugía de catarata pediátrica
Cuando es necesaria, la cirugía debe realizarse idealmente antes de los 2-3 meses de vida en cataratas congénitas bilaterales, o en cuanto se detecte si es unilateral.
- Se extrae el cristalino opaco mediante una técnica adaptada a la anatomía infantil.
- En algunos casos, se implanta una lente intraocular (LIO), aunque en bebés menores de 1 año puede optarse por la corrección con gafas o lentes de contacto hasta que crezca el ojo.
- La operación se realiza bajo anestesia general.
Rehabilitación visual
Tras la cirugía, comienza un proceso fundamental de estimulación visual:
- Uso de gafas o lentes de contacto, según el caso.
- Parcheo del ojo sano en casos de ojo vago, para estimular el ojo operado.
- Terapias visuales en centros especializados.
La colaboración familiar y el seguimiento estricto son claves para lograr una buena recuperación visual.

Cuidados y seguimiento a largo plazo
El cuidado de un niño operado de cataratas no termina tras la cirugía. Es un proceso prolongado que puede extenderse durante años. La vigilancia médica y familiar es indispensable para detectar a tiempo complicaciones o retrocesos en la evolución visual.
Algunos aspectos a tener en cuenta:
- Revisiones periódicas con oftalmología pediátrica.
- Ajustes de la corrección óptica según crecimiento.
- Control de la presión intraocular.
- Evaluación de la retina y el nervio óptico.
- Refuerzo constante de la rehabilitación visual.
Aunque la cirugía es un paso importante, el éxito real del tratamiento está en el seguimiento y la estimulación adecuada del sistema visual en desarrollo. Tras la cirugía de catarata infantil, puede desarrollarse una opacidad posterior de la cápsula.
¿Se pueden prevenir las cataratas en niños?
No siempre es posible prevenir su aparición, especialmente si tienen origen genético. Sin embargo, existen medidas para reducir el riesgo o detectar precozmente:
- Controles prenatales adecuados, con seguimiento de infecciones y medicamentos.
- Vacunación materna contra la rubéola y otras infecciones prevenibles.
- Exámenes de fondo de ojo en recién nacidos con factores de riesgo.
- Consulta precoz ante cualquier signo visual atípico en el bebé.
¿Cuándo acudir al oftalmólogo pediátrico?
Cualquier anomalía en el comportamiento visual del bebé o reflejo pupilar debe ser motivo de consulta. Se recomienda acudir de forma urgente si se observa:
- Leucocoria o pupila blanca.
- Ojo que no fija o no sigue objetos.
- Ojos que tiemblan (nistagmo).
- Desviaciones oculares repentinas.
- Pérdida de contacto visual.
El diagnóstico precoz puede marcar la diferencia entre una vida con visión funcional o con limitaciones visuales permanentes.